La sindrome dell’ovaio policistico (PCOs) è la disfunzione ormonale femminile più comune, con una prevalenza tra il 5 e il 10% delle donne in età riproduttiva e una distribuzione inversa all’età: è più frequente nelle giovani e si riduce con l’aumentare degli anni.
Si definisce sindrome perché racchiude cause e forme cliniche diverse.
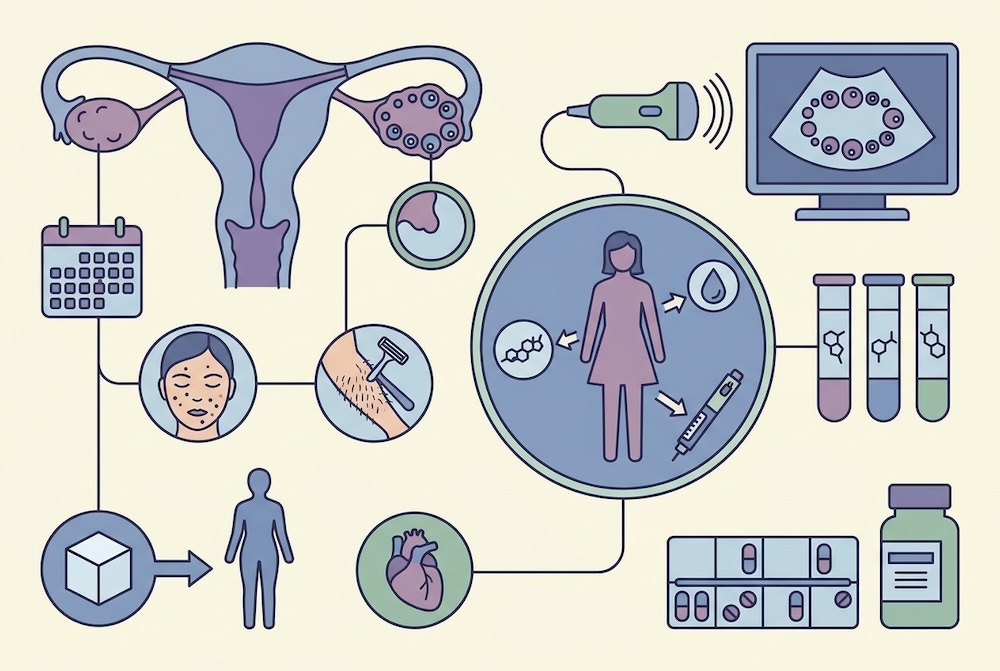
In generale il primo movens spesso è la resistenza all’insulina, che può causare sindrome metabolica (fino al diabete di tipo 2 e all’aumentato rischio cardiovascolare) e iperandrogenismo (aumento degli ormoni maschili, con acne, irsutismo e alopecia), cui segue il deficit ovarico (ovaio micropolicistico, ciclo irregolare e non ovulatorio).
Non tutte le PCOS hanno tutte le possibili manifestazioni cliniche.
Per la diagnosi si parte dal quadro ginecologico (ciclo irregolare) e dermatologico (acne, irsutismo e alopecia). Per irsutismo si intende però l’aumento di peli in sedi androgeno-dipendenti (il mento, il labbro superiore, il dorso, il torace, il braccio e la coscia), non valgono le sedi non androgeno-dipendenti (la gamba, l’avambraccio, la nuca e la fronte).
Quindi si procede all’ecografia ginecologica: l’aumentato numero di follicoli deve avere una disposizione periferica nell’ovaio, altrimenti si parla di ovaio multifollicolare. Infine si prescrivono gli esami ormonali (per la ricerca di aumento del testosterone e dell’LH rispetto all’FSH) e metabolici (per la ricerca di insulino-resistenza).
Per la terapia spesso ci si avvale della pillola contraccettiva, scegliendone una con un progestinico anti-androgeno. In alternativa l’Inositolo, una vitamina che risulta utile sul profilo metabolico, sulla regolarizzazione del ciclo e ripresa dell’ovulazione, meno efficace su acne e irsutismo.
hai dubbi o vuoi parlare con noi?
il modo più rapido è whatsapp. risposta in giornata. il sabato segreteria su appuntamento.
![Centro Medico Sempione [sempionæ medicinæcura]](https://centromedicosempione.it/wp-content/uploads/2026/05/Sempionae_Logotipo-Brand-Line-Red-InLine-1024x99.png)